Острые нарушения мозгового кровообращения (ОНМК) – распространенные причины госпитализации, при этом диагноз »ишемический инсульт» подтверждается примерно у 70-80% пациентов старше пятидесяти лет. Возможные последствия ишемического инсульта – преждевременная смерть, инвалидизация человека. Во многих случаях избежать инсульт можно при правильной организации распорядка жизни, коррекцией артериальной гипертензии, профилактикой атеросклерозов.
Для того чтобы предупредить острое нарушение кровообращения в головном мозге, а также – в период реабилитации после перенесенного инсульта могут назначаться ноотропные средства, например – холина альфосцерат (препарат Церетон, обладающий доказанным нейропротективным и нейротрофическим действием). Активное вещество способствует восполнению дефицита ацетилхолина в ЦНС, восстановлению пластичности клеточных мембран, а также стимулирует обменные процессы, улучшает кровоток, предупреждает гибель нейронов. Применение Церетона способно послужить как профилактикой нарушения мозгового кровообращения, так и сократить срок реабилитации после инсульта.
Что такое ишемический инсульт?
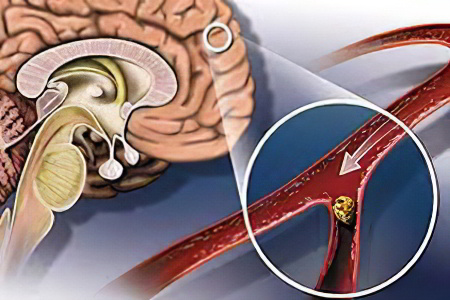
Ишемический инсульт (ИИ) – это острое нарушение мозгового кровообращения, следствие дефицита кровоснабжения, сопровождаемое омертвением участка мозга. Другое название ишемического инсульта – »инфаркт мозга» также отражает суть патогенеза в головном мозге.
Не путать термины »инфаркт мозга» и »инфаркт миокарда». В последнем случае патогенез развивается в мышце сердца, имеет иные клинические проявления.
В основе определения нозологической формы заболевания лежат три самостоятельные патологии, характеризующие локальное расстройство кровообращения, обозначаемые терминами »Ишемия», »Инфаркт», »Инсульт»:
Ишемия – дефицит кровоснабжения в локальном участке органа, ткани.Причины ишемии является нарушение прохождения крови в сосудах, обусловленные (спазмом, сдавливанием, холестериновыми бляшками, закупорка тромбами, эмболами). Последствие ишемии – инфаркт (омертвение) участка ткани вокруг сосуда и его бассейна (сосудистых ответвлений), перед местом остановки крови.
Инсульт – это нарушение кровотока в головном мозге при разрыве/ишемии одного из сосудов, сопровождается гибелью мозговой ткани.
Выделяют пять основных периодов завершенного ишемического инсульта:
острейший;
острый;
ранний восстановительный;
поздний восстановительный;
отдаленный.
Признаки острого нарушения мозгового кровообращения – повод для обращения человека за врачебной помощью.
Определяют близкие больного, по его внешнему виду, поведению, реагированию на раздражения:
нарушения сознания (от легкой заторможенности до комы);
снижения/потери болевой чувствительности участков тела;
снижения/потери двигательных, голосовых функций;
головная боль, рвота.
Разработаны легкие тесты для определения инсульта у больного в домашних условиях.
Симптомы острого нарушения мозгового кровообращения (ОНМК) – повод для госпитализации человека.
Симптомы ОНМК определяет врач реанимационной бригады скорой помощи. Использует тест »Лицо-Рука-Речь», в случае комы пациента – тест ШКГ (шкала комы Глазго). Клинические выводы врач подтверждает результатами измерения артериального давления (до 80% выявляют повышенное давление), электрокардиограммой (используется для дифференциации похожих заболеваний).
При подтверждении ОНМК, больного немедленно доставляют в стационар. Чем быстрее больной будет доставлен в стационар для экстренной терапии, тем больше шансов на благоприятный исход!
Не все причины ишемического инсульта поддаются классификации. Множество клинических примеров неясных кардиоваскулярных патологий, особенно у людей до пятидесяти лет. По разным данным до 40% всех инсультов в молодом возрасте не имеют установленную причину. Тем не менее предложено несколько классификаций причин, одна из них предполагает условное деление причин на два основных компонента.
Некорректируемые причины ишемического инсульта
возраст;
пол;
наследственная предрасположенность;
стресс-факторы;
Некорректируемые причины даны при рождении, либо обусловлены случайными факторами.
Годовой риск развития ишемического инсульта инсульта в возрасте:
20 лет составляет 1/3000 человек.
84 года и выше – 1/45 человек.
Значительное повышение вероятности инсульта регистрируют происходит после 45 лет.
У женщин до 30 и после 80 лет риск развития ишемического инсульта достоверно выше, чем у мужчин того же возраста, а с 30 до 80 лет у мужчин больше причин развития инсультов. Это утверждение относится к разным возрастным, гендерным группам, не имеющим в анамнезе хронических заболеваний, доказано влияющих на мозговой кровоток. Рядом исследователей доказана высокая семейная предрасположенность к инфарктам мозга.
Алгоритм врачебной тактики включает: диагностику инсульта, прогноз последствий. Исходя из этого проводят выбор оптимальной тактики терапии. Наиболее перспективным направлением терапии ишемического инсульта являются:
активная реперфузия – восстановление кровотока;
нейропротекция – предотвращение разрушения нервных клеток в пенумбре.
Список препаратов для лечения острейшего периода ишемического инсульта:
Рекомбинантный тканевой активатор плазминогена rt-PA (Актилизе)
Ингибиторы ферментов (Катоприл, Эналоприл, Рамноприл)
Блокаторы рецепторов ангиотензина II (Лозартан, Кондесартан)
Тромбоцитарные антиагреганты (Аспирин, Тиклопидин, Клопидопель, Дипиридамол, Пентаксифиллин);
Низкомолекулярные декстраны (Реополиглюкин);
Антагонисты глутамата и его рецепторов (Глицин, Ризулол, Лубелузол);
Антагонисты кальция (Нимодипин);
Антиоксиданты/предшественники антиоксидантов (Мексидол, Альфа-токоферол, Карнозин, Милдранат, Актовегин);
Препараты влияющие на тканевой обмен (Инозие-Ф, Рибоксин, Цитохром С);
Диуретики (Фуросемид).



