Паркинсонизм или синдром Паркинсона – это патологическое состояние, которое проявляется скованностью в движениях, непроизвольным дрожанием конечностей и головы, постоянным мышечным гипертонусом. Как правило, паркинсонизм связывают с различными органическими патологиями головного мозга.
Не стоит путать синдром Паркинсона и болезнь Паркинсона – болезнь считается самостоятельным заболеванием со схожими симптомами. А паркинсонизм – это синдром, который может развиваться вторично (например, после воздействия токсинов, черепно-мозговых травм).
СИМПТОМЫ ПАРКИНСОНИЗМА
У паркинсонизма есть ряд характерных симптомов, которые позволяют четко дифференцировать это заболевание:
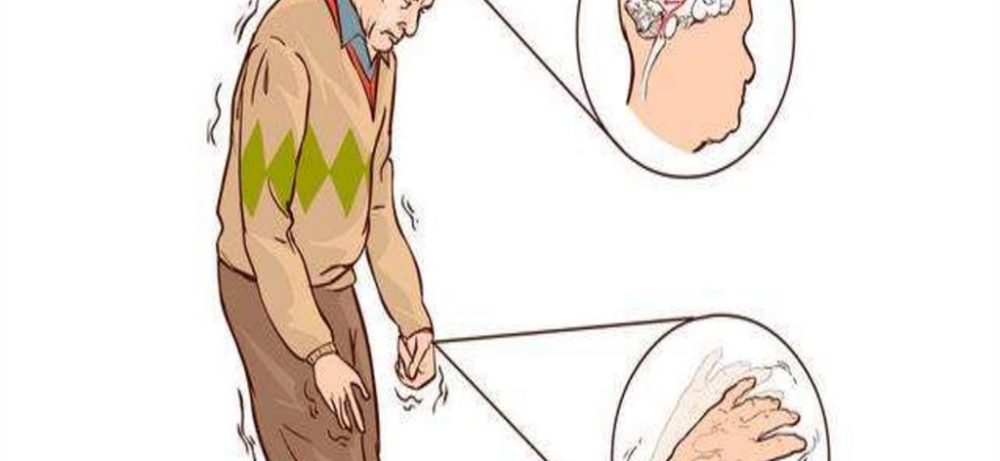
Дрожание конечностей и головы. Особенность в том, что тремор возникает в состоянии покоя и затихает при попытках движения.
Мышечная скованность, напряжение, гипертонус. Усиливается при повторных однообразных движениях, пациенту сложно выполнять их длительное время.
Характерная для паркинсонизма поза: спина сгорблена, конечности поджаты к туловищу, голова все время наклонена вперед.
Нетвердая семенящая походка – пациент передвигается мелкими шажками, плохо отрывает стопу от пола.
При паркинсонизме пациенты часто падают, теряют равновесие.
Двигательная бедность – сложно начать движение, они замедленны.
Снижается мимическая активность.
Речь становится тихой, монотонной.
У пациента заметно беднеет память, есть нарушения мышления.
Психологические расстройства – сниженное настроение, склонность к критике.
Кожа становится сальной.
Повышается слюноотделение, у некоторых пациентов можно заметить выраженное слюнотечение.
Есть еще одна характерная особенность – склонность к запорам, редкий стул, нарушение перистальтики.
Даже характерные симптомы не гарантируют достоверную диагностику. Поэтому необходимо пройти полноценное обследование
ФОРМЫ
Выделяют два основных типа паркинсонизма:
Первичный. Это болезнь Паркинсона, самостоятельное заболевание. Может быть ассоциировано с другими болезнями, но не вызвано ими.
Вторичный. Возникает на фоне травмы, отравления, другого заболевания. Является последствием, а не причиной. Соответственно, для лечения требуется иной подход.
Выделяют несколько форм вторичного заболевания, которые классифицируют исходя из предпосылок заболевания.
Инфекционный паркинсонизм – развивается после перенесенной инфекции. Чаще всего в роли провоцирующих заболеваний выступают энцефалиты, грипп, сифилис.
Сосудистый – развивается в постинсультный период. Может быть вызван хроническим нарушением мозгового кровообращения.
Токсический – последствие приема или воздействия различных токсинов. Одна из форм – лекарственная – развивается на фоне приема фармацевтических препаратов.
Травматический – последствия травмы головы. Может возникать при регулярных травмах головы, например, у спортсменов – борцов, боксеров.
Опухолевый – вызван опухолями головного мозга.
Идиопатический – так называют болезни, причину которых не удалось установить достоверно. Если есть полный симптомокомплекс синдрома Паркинсона, то ставят этот диагноз, несмотря на отсутствие явной причины.
ПРИЧИНЫ
Основная причина заболевания – это отмирание нейронов в области головного мозга, которая отвечает за координированное действие мышц и мышечный тонус. Также неврологи отметили недостаток дофамина в этой области мозга, который вызывает такие симптомы, как тремор и мышечная скованность. А вот факторов риска или предпосылок довольно много. Они не обязательно напрямую приводят к развитию заболевания, но значительно повышают его вероятность.
ЛЕЧЕНИЕ ПАРКИНСОНИЗМА
Лечение сходно и для синдрома Паркинсона, и для болезни Паркинсона. Главное отличие заключается в том, что при синдроме требуется установить причину и начать лечение основного заболевания.
Рекомендуются следующие методы лечения:
Назначаются препараты с содержанием дофамина или его предшественников.
Препараты, которые тормозят разрушение дофамина.
Нейропротекторы – защищают нейроны от гибели.
Антидепрессанты – при серьезных нарушениях эмоциональной сферы.
Лечебная физкультура – способна снизить симптоматику на ранних стадиях.
Методика глубокой стимуляции мозга – применяется не повсеместно, но дает хорошие результаты. Метод заключается в ношении устройства, от которого в мозг идут электроды, стимулирующие соответствующий участок мозга.
Эффективность медикаментозного лечения оценивают по снижению симптоматики. Если консервативная терапия оказалась неэффективной, то назначают хирургическое вмешательство.
Оперативное лечение: к нему прибегают при неэффективности медикаментозного. Операция называется стереотаксической деструкцией ядер таламуса и заключается в разрушении области мозга, отвечающей за чувствительность. Процедура позволяет снизить симптоматику и вернуть способность к нормальному движению.



